(Tổ Quốc) - Hội chứng này dù hiếm gặp nhưng khi đã mắc phải thì nguy cơ ung thư của trẻ là rất cao, thậm chí gây tử vong.
BS Trần Thanh Trí, Trưởng khoa Ngoại tổng hợp, Bệnh viện (BV) Nhi đồng 2 (TP.HCM) cho biết, nơi đây vừa tiếp nhận điều trị cho một bé gái mắc hội chứng Peutz Jeghers (PJS) khá hiếm gặp.

Bệnh viện Nhi đồng 2 (TP.HCM).
Bé gái liên tục đau bụng vì bệnh hiếm
Bé gái tên Thảo (13 tuổi, quê Bình Thuận, tên đã thay đổi) liên tục đau bụng quanh rốn suốt 2 tháng nay. Được chuyển từ BV địa phương đến BV Nhi đồng 2, thời điểm nhập viện em đau bụng dữ dội, đau từng cơn trên nền âm ỉ.
Ngay sau khi tiếp nhận thăm khám, các BS phát hiện bệnh nhi có đốm sắc tố trên môi, có tình trạng thiếu máu nhẹ.
Nghi ngờ bé có khối lồng ruột, các BS làm siêu âm và khám bụng. Tiếp tục làm CT-scan, bệnh nhi được ghi nhận có polyp đại tràng.

Trẻ điều trị tại khoa Ngoại tổng hợp, BV Nhi đồng 2.
Dựa vào các triệu chứng lâm sàng và dấu hiệu rõ rệt, bệnh nhi được chẩn đoán mắc hội chứng PJS (còn gọi là hội chứng đa polyp) - một hội chứng do đột biến gen.
Tiếp tục nội soi tiêu hóa trên sinh thiết 1 polyp, các BS ghi nhận có vài polyp ở tá tràng. Ekip điều trị tiến hành nội soi đại tràng cắt 1 polyp cuống nhỏ.
"Kết hoạch tiếp theo là tiếp tục theo dõi, đợi khi tình trạng bé ổn định sẽ xem xét cắt polyp còn lại bằng phẫu thuật. Các polyp này vẫn còn gây triệu chứng đau bụng nhiều cho bệnh nhi" – BS Hồ Phi Duy, khoa Ngoại tổng hợp chia sẻ.
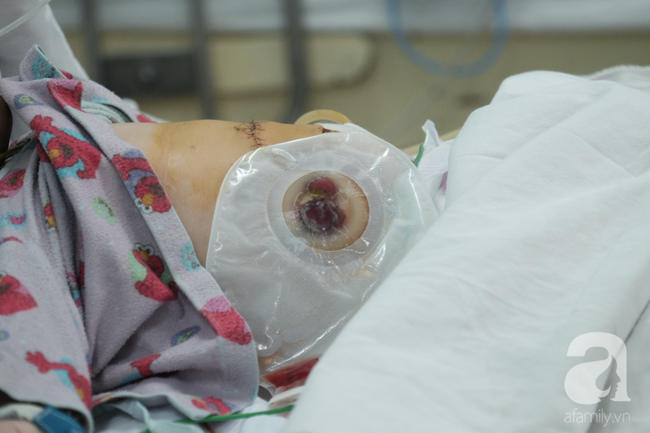
Bệnh nhi phẫu thuật ruột tại BV Nhi đồng 2.
Trước đó, một bé trai 5 tuổi gốc Việt (định cư ở Campuchia) cũng được một BV phát hiện có sắc tố lạ trên da, niêm mạc miệng. Sau khi được đưa về Việt Nam, bé được chẩn đoán mang hội chứng PJS.
Dù vậy vì chưa phát hiện bất thường nào ở đường tiêu hóa, các BS cho bệnh nhi xuất viện và có kế hoạch theo dõi chặt chẽ.
Căn bệnh gây hoại tử ruột, tăng nguy cơ ung thư và tử vong
Theo BS Duy, thỉnh thoảng khoa Ngoại tổng hợp mới gặp những trường hợp mang hội chứng PJS. Tính trong một năm, số ca mắc bệnh PJS điều trị tại đây chỉ đếm trên đầu ngón tay.
Hội chứng PJS xảy ra do đột biến gen STK11. Thông thường, bệnh có yếu tố di truyền từ cha mẹ. Tuy nhiên vẫn có trường hợp cha mẹ bình thường nhưng con bị đột biến gen mà mắc bệnh và truyền cho thế hệ sau.
Người bệnh gặp hội chứng này thường bị đau bụng và phải nhập viện thì mới phát hiện ra. Triệu chứng đau bụng xuất hiện có thể bản thân polyp to, viêm nhiễm hoặc lồng ruột.
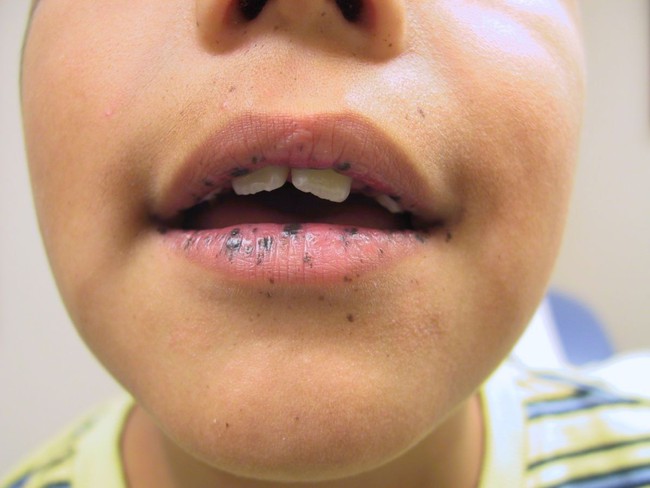
Môi xuất hiện hắc sắc tố là một trong những dấu hiệu của bệnh PJS.
Nguyên nhân khiến polyp to lên là do khối mô tăng sinh, trong khi viêm chảy máu là do nhu động ruột đẩy thức ăn làm cuống polyp nhỏ đi, gây thiếu máu cho khối polyp to và làm polyp hoại tử. Các polyp xuất hiện nhiều trong ruột non và ruột già.
Người bệnh cũng có thể có biểu hiện khác là các đốm sắc tố: có thể nhiều hoặc ít ở môi và trong khoang miệng. Các vết sắc tố cũng có thể xuất hiện ở tay và chân, vùng quanh hậu môn. Thiếu máu (do polyp chảy máu rỉ rả) cũng là một trong số các triệu chứng có thể gặp của hội chứng này.
"Nếu bệnh nhân bị đau bụng do lồng ruột mà để lâu không nhập viện sớm để tháo lồng bằng hơi hay mổ tháo lồng thì có thể gây hoại tử ruột, nhiễm trùng ổ bụng, nhiễm trùng huyết và thậm chí tử vong.
Nguy cơ quan trọng của bệnh là khả năng hóa ác của các polyp. Các trẻ bị hội chứng này có nguy cơ ung thư cao hơn trẻ khác, thường là ung thư đường tiêu hóa, ung thư đại trực tràng. Ngoài ra còn ung thư những nơi khác như vú, cổ tử cung (ở trẻ nữ), tinh hoàn (trẻ nam), tụy, phổi, thận…" – BS phân tích.
Trẻ mắc hội chứng PJS có nguy cơ ung thư cao.
Để điều trị bệnh, BS sẽ cắt các polyp gây đau bụng, chảy máu... và các polyp lớn 3-5cm. Ưu tiên bằng nội soi tiêu hóa. Khi không thể dùng cách này thì sẽ phải mổ hở để cắt các polyp hoặc đoạn ruột chứa nhiều polyp.
Việc dõi bệnh nhi rất quan trọng. Cụ thể là theo dõi bằng triệu chứng lâm sàng (đau bụng, tiêu máu, thiếu máu, u các cơ quan...) và hình ảnh nội soi đại tràng, nội soi tiêu hóa trên định kỳ.
Các BS cho biết, phụ huynh thường có tâm lý quá lo lắng vì nghe nói trẻ có khối u trong người, tuy nhiên bệnh PJS không thật sự đáng lo nếu theo dõi kỹ càng.
Lời khuyên được đưa ra là mỗi 6-12 tháng trẻ phải được tái khám để khảo sát các triệu chứng bệnh, được nội soi tiêu hóa trên, dưới và sinh thiết những polyp to hoặc nghi hóa ác. Nếu phát hiện ung thư, trẻ cũng sẽ sớm được can thiệp điều trị.